Vamos falar um pouquinho sobre biologia molecular, algo que pode parecer complicado à primeira vista, e realmente o é! Mas fica fácil quando você fica íntimo dela.
Talvez você já tenha se perguntado - como os neurônios fazem para se comunicar uns com os outros? Bem, existe uma "linguagem" especial entre os neurônios, que ocorre ao nível das sinapses (leia mais sobre isso aqui). E na sinapse, há a liberação de substâncias chamadas de neurotransmissores, moléculas liberadas nas sinapses do sistema nervoso central, periférico e autonômico, e que se ligam a outras moléculas para iniciar, ou inibir, uma ação.
Há vários tipos de neurotransmissores que modulam a atividade neuronal, os que inibem a atividade neuronal (inibitórios), os que excitam os neurônios (excitatórios), os que possuem ação dupla, e neurotransmissores que possuem função específica a depender do local onde agem. Entre os inibitórios, os mais famosos são a glicina, a substância P o ácido-gama-amino-butírico (também chamado de GABA). Entre os excitatórios, o mais famoso é o glutamato. O de ação dupla mais famoso é a dopamina. Outros neurotransmissores importantes do cérebro e da medula espinhal são a acetilcolina, a serotonina, a noradrenalina, as encefalinas, e outros.
Muito bem. Mas onde estas moléculas se ligam? Justamente em outras moléculas localizadas na membrana da célula oposta chamadas de receptores, ou seja, recebem os neurotransmissores, e através de várias vias, iniciam suas ações. E há também vários tipos de receptores, desde em relação ao neurotransmissor com que se ligam (receptores dopaminérgicos, noradrenérgicos, gabaérgicos, glutamatérgicos, glicinérgicos, acetilcolinérgicos, etc.), como em relação às vias que usam para desencadear as suas funções, como a ativação de um sistema de proteínas de membrana acoplado ao receptor, chamado de sistema da Proteína G, ou receptores que ao se ligarem ao neurotransmissor liberam ou impedem a passagem de substâncias para dentro ou fora da célula (os receptores de canais, que podem favorecer ou não a passagem de íons [sódio, potássio, cloro, cálcio, etc] ou de proteínas), ou receptores que se relacionam a enzimas, proteínas necessárias à realização de alguma atividade na célula.
Observe abaixo esta representação gráfica:
 |
| http://www.javeriana.edu.co/Facultades/Ciencias/neurobioquimica/libros/neurobioquimica/metbotropico.jpg |
Esta figura demonstra vários tipos de receptores. Os receptores são estas estruturas grandes, em cores rosa, marrom e lilás. Aqui há alguns tipos deles. Observe que a membrana celular, esta fileira horizontal de bolinhas e caudinhas (que são as moléculas de gordura chamadas de fosfolipídeos), formada por duas fileiras destes fosfolipídeos, abriga estes receptores, que podem atravessar a membrana (receptores transmembrana), ou ficar somente em uma parte dela.
Observe que o receptor à esquerda liga-se ao neurotransmissor (a bolinha verde) e é acoplado à proteína G. O receptor marrom, do meio, é um modulador dos outros receptores, e funciona em conjunto com os outros. Já o do lado direito, em lilás, através da ligação ao neurotransmissor, permite a passagem de íons para dentro da membrana (canal iônico).
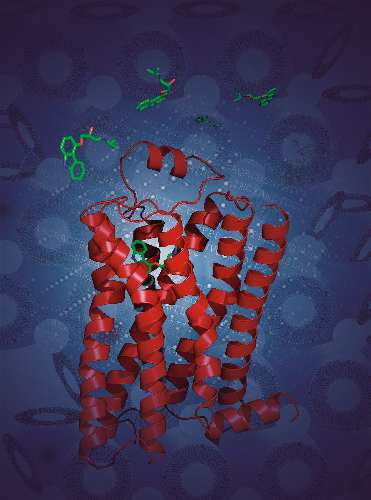
Nota: os receptores, claro, não são assim, bonitinhos, parecendo gelatina ou maria-mole (isso é claro somente uma representação gráfica para o melhor entendimento. São sim moléculas complexas, feitas de estruturas orgânicas, como a figura abaixo:
Ou a figura abaixo:
Abaixo, a representação gráfica de um receptor de acetilcolina (ACh), a estrutura lilás ligada à membrana celular, e que se fecha ou abre à passagem de íons com a ligação da acetilcolina a ele:
Agora, voltemos à nossa programação normal. Observe a figura abaixo:
Observe que o receptor à esquerda liga-se ao neurotransmissor (a bolinha verde) e é acoplado à proteína G. O receptor marrom, do meio, é um modulador dos outros receptores, e funciona em conjunto com os outros. Já o do lado direito, em lilás, através da ligação ao neurotransmissor, permite a passagem de íons para dentro da membrana (canal iônico).
Nota: os receptores, claro, não são assim, bonitinhos, parecendo gelatina ou maria-mole (isso é claro somente uma representação gráfica para o melhor entendimento. São sim moléculas complexas, feitas de estruturas orgânicas, como a figura abaixo:
 |
| http://img.estadao.com.br/fotos/85/BD/02/85BD02B91C8C4F6A8C187EA47608B19F.jpg |
 |
| http://upload.wikimedia.org/wikipedia/commons/thumb/4/46/Beta2Receptor-with-Gs.png/300px-Beta2Receptor-with-Gs.png |
Abaixo, a representação gráfica de um receptor de acetilcolina (ACh), a estrutura lilás ligada à membrana celular, e que se fecha ou abre à passagem de íons com a ligação da acetilcolina a ele:
 |
| http://cnho.files.wordpress.com/2010/06/receptor-de-acetilcolina.png?w=595 |
 |
| http://www.sobiologia.com.br/figuras/Citologia/membranaplasmatica4.jpg |
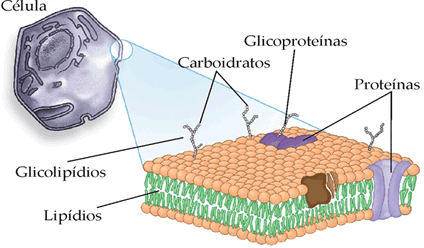
Esta é uma membrana de uma célula sua, e aqui você observa que as proteínas nada mais são do que receptores, as moléculas cuja ativação permite a transmissão de informação entre as células.
 |
| http://articulosdemedicina.com/wp-content/uploads/2008/07/receptoresglut.jpg |
Acima, somente para ilustrar (não tente entender nada disso!), os tipos de receptores associados ao neurotransmissor glutamato.
 |
| http://html.rincondelvago.com/000687950.jpg |
E por último, acima, a célula relacionada ao receptor de dopamina, cuja falta no cérebro, devida à destruição da substância negra e de suas ramificações (sinapses) ao núcleo estriado (leia mais sobre estes núcleos aqui, aqui e aqui), leva aos sintomas motores da doença de Parkinson.
Ufa! Bem, foi difícil, mas consegui.